根據中央流行疫情指揮中心(5/6)公布本土病例分析,四月一月起重症患者70人,其中六十歲以上長者佔78.6%,重症死亡43人中就有38人有慢性病或癌症病史,比例高達88.3%。以上數據與香港三月份Omicron疫情高峰頗為近似,香港大學李嘉誠醫學院副教授葉逸軒醫師分享香港醫管局病例分析,香港COVID-19死亡個案中,逾50%居住於長照安養機構,有慢性病史近90%,這些族群都是COVID-19重症與死亡的高風險族群,粗估國內帶有高危因子的百萬族群,不可不慎!
香港洗腎患者4成感染COVID-19 台灣8萬洗腎者不可不慎
從香港瑪麗醫院及東華醫院香港前兩大醫學中心的資料分析,葉醫師指出慢性腎病患者需要進行血液透析的COVID-19感染率高達38.6%,以台灣9萬4千名洗腎患者,近九成都是採用血液透析方式,洗腎中心首應避免形成群聚感染溫床。歐美疾管署對於洗腎者隔離時間都有長達十天至二十天的規定,但對於需要密集進行血液透析維生的患者相當不便,因此使用口服抗病毒藥物可加速洗腎感染者根除病毒,解除隔離。
憂COVID藥物交互作用 港醫:提醒高危患者慎選藥物
香港大學李嘉誠醫學院副教授葉逸軒醫師提及,器官移植患者需長期使用免疫抑制劑控制排斥,產生“長新冠”現象;在抗病毒藥物的選擇上,此族群患者使用的免疫抑制劑會與Ritonavir (Paxlovid成份之一)發生嚴重交互作用,因此葉醫師建議使用Molnupiravir以避免交互作用。依據葉醫師治療腎移植患者的CT值變化,在接受Molnupiravir第三天後,CT值即可連續兩次>30,意指幾乎測不到病毒,達到台灣疫情指揮中心輕症患者出院標準。
台高危族群口服藥部署是關鍵 港醫建議長照群聚速投藥切斷感染鏈
對於香港疫情中的痛點,長照機構的高風險族群,葉醫師建議,若有染疫者出現,應儘速給予抗病毒口服藥物,最短時間讓CT值>28以上以切斷感染鏈,同時可由就近的醫院開設外展門診到機構進行篩檢、治療、給藥,以免醫學中心收治住院量過載,導致醫療體系崩潰。且由於高齡長者腎功能普遍不良,一旦感染COVID會引發急性腎損傷,進一步影響腎功能,因此開始抗口服病毒治療前也需要檢測腎功能,以選擇適當治療藥物。
口服藥物下放有助紓緩醫療量能過載 居隔輕症者可備退燒止咳藥物
葉醫師指出,香港在抗病毒口服藥下放開方後,無慢性病史的重症高風險感染者普遍由感染科醫師使用Paxlovid治療;至於有慢性病的高風險感染者,因為考量慢性病藥物交互作用,則由原先治療慢性病的內科醫師處方Molnupiravir來治療,如此一來也能達到醫療量能平衡,不至於讓感染科同事負荷超載。據香港醫管局日前統計,Paxlovid已使用9,700多人,而Molunpiravir已治療1.77萬人,其中逾6,000名為染疫院舍長者。
對於輕症或無症狀感染者,葉醫師提醒在居家隔離期間可以準備退燒藥、咳嗽藥水,遠端醫療在香港經驗中也能實質協助患者,同時血氧監測設備對於輕症或無症狀患者也能幫助監測健康狀況,若血氧太低再行就醫,以免擠壓急診量能。
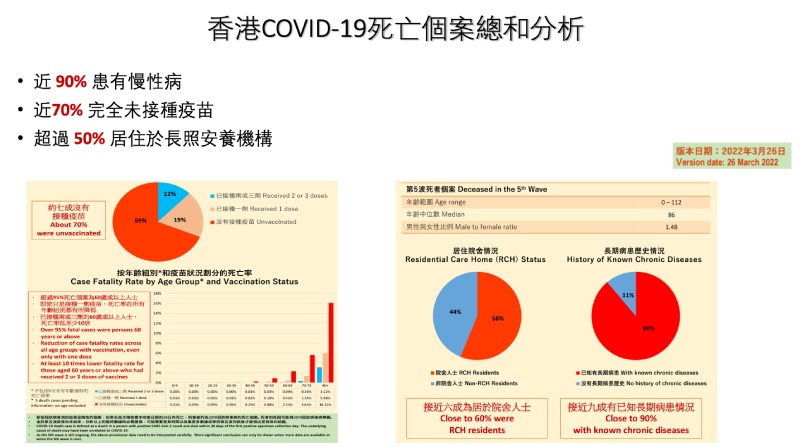
▲香港COVID-19死亡個案總和分析(香港大學李嘉誠醫學院副教授 葉逸軒醫師提供)
 葉逸軒副教授
葉逸軒副教授
- 香港大學李嘉誠醫學院 內科學系
- 港大附設港怡醫院 腎病科
- 香港瑪麗醫院 腎病科