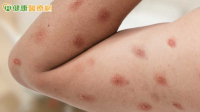
全身性紅斑性狼瘡(Systemic Lupus Erythematosus,SLE)是一種常見的自體免疫疾病,患者的免疫系統會錯把自身組織當成外來物攻擊,導致慢性發炎與器官損傷。林口長庚風濕過敏免疫科方耀凡醫師指出,SLE 的病因與遺傳、環境及荷爾蒙等多重因素有關。若家族中有人罹患狼瘡,發病風險會增加;病毒感染、紫外線與部分藥物也可能觸發或惡化病情。女性在生育年齡期的發病率特別高,顯示雌激素在疾病中扮演重要角色。
症狀多變 從皮膚到內臟皆可能受影響
SLE 症狀因侵犯器官不同而差異極大,常見包括臉部蝴蝶形紅斑、關節疼痛腫脹、極度疲倦、光敏感、口腔潰瘍與發燒。方耀凡醫師表示,若影響腎臟,可能出現蛋白尿或腎炎;侵犯心肺則可能導致心肌炎、漿膜炎;神經系統受累會引起頭痛、意識混亂等。方耀凡表示,診斷需綜合病史、臨床表現及實驗室檢驗,才能避免延誤治療。
SLE 病程因人而異,有人僅間歇復發,也有人長期疾病活躍並損害重要器官。隨醫療進步,早期診斷與妥善治療能大幅改善預後,但患者仍面臨心血管疾病、感染及器官受損等長期風險。
傳統藥物控制症狀防止器官損害 生物製劑治療更精準
方耀凡醫師指出,目前治療以控制疾病活動與預防器官損害為目標。非固醇抗發炎藥(NSAIDs)可緩解關節疼痛;奎寧類抗瘧藥減輕皮膚與關節症狀;類固醇用於嚴重發炎,但須注意長期副作用;免疫抑制劑則用於內臟侵犯或血球減少。方耀凡提醒,藥物須依個人病情調整,醫病間的良好溝通很重要。
生物製劑透過針對特定免疫路徑,提供較為精準的治療選項。方耀凡醫師表示,目前已有多種生物製劑核准用於 SLE,包含抑制 B 細胞活化或干擾素訊號路徑的藥物,可協助降低疾病活動度,並在部分患者中減少類固醇使用,實際治療策略仍須由醫師依病情個別評估。
不同生物製劑在健保給付條件上亦有所差異,通常需依疾病活動度與相關檢驗指標進行審核,是否適用仍以臨床評估為準。
原文出處:長庚醫訊第四十六卷第九期